#206 Crisis neonatales y riesgo de epilepsia
- Neuro Neo
- 16 sept 2025
- 4 Min. de lectura
¡Hola todos!
Las convulsiones neonatales (también llamadas crisis) son el signos característico de los trastornos neurológicos en el recién nacido. La mayoría de veces ocurren por una causa específica, como un trastorno metabólico (hipoglicemia) o acompañando a la encefalopatía hipóxico-isquémica y los accidentes cerebrovasculares, y en una menor proporción son parte de sindromes genéticos de inicio neonatal.
En dos entradas anteriores hemos revisado el tema de la epilepsia después de a ocurrencia de crisis neonatales. El primero fue el post #9 "Tendrá epilepsia mi bebé?" donde comentamos el estudio de Shellhaas (Epilepsia, 2021), basado en el registro realizado en 9 centros en EEUU, encontró que un 13% de bebés con crisis neonatales desarrolló epilepsia dentro de los siguientes dos años. El riesgo se incrementó si las crisis registradas en el EEG eran más severas y duraderas (más de tres días) y si el examen neurológico al alta era anormal. El segundo fue un post relacionado con las características de las epilepsias genéticas (#31 Los genes y la epilepsia en el recién nacido) que nos ayuda a comprender los diferentes genotipos epilépticos y las manifestaciones clínicas tardías (autismo, trastornos de movimiento, discapacidad intelectual) que pueden acompañar a esta patología.
Dos recientes artículos abordan el tema de la epileptogénesis después de la ocurrencia de crisis neonatales, los cuales revisaremos en el presente post.

El primer trabajo fue publicado por Numis (Epilepsia, 2025) y reporta los hallazgos que continúan las observaciones de Shellhaas, con pacientes nacidos entre 2015 y 2018, que presentaron crisis neonatales agudas sintomáticas. Se excluyeron las causas metabólicas transitorias (hipoglicemia, hiponatremia o hipocalcemia leves con neuroimagen normal), sindromes epilépticos neonatales, y pacientes con riesgo de evolución desfavorable independiente de las crisis agudas (errores innatos de metabolismo, infecciones intrauterinas, etc). Fueron seguidos 282 niños hasta los dos años, y 95/183 llegaron a completar evaluaciones hasta los 8 años.
La incidencia acumulada de epilepsia postneonatal fue de 21.6%. En los dos primeros años se detectaron 76% de los casos, 86% a los 3 años y 94% a los 5 años. Los riesgos asociados a los factores se muestran en el siguiente gráfico:
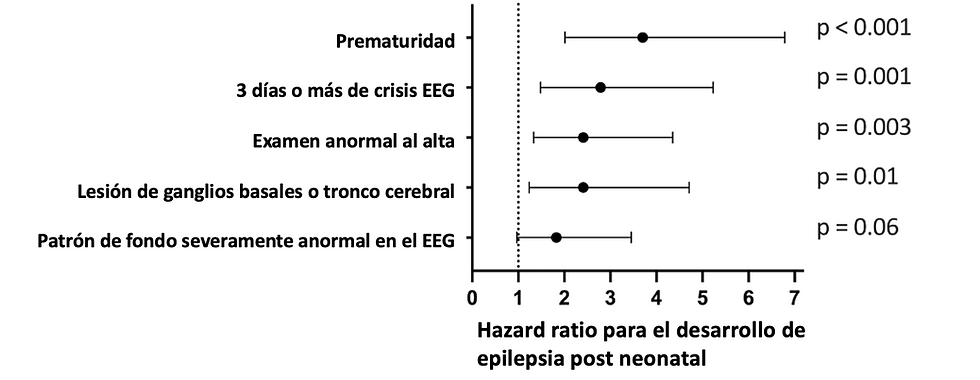
La presencia de uno o más factores de riesgo en un bebé prematuro, o de dos o más factores en un bebé a término incrementaron significativamente el riesgo de epilepsia postneonatal. Un hallazgo importante de este trabajo es que el 50% de los niños con epilepsia postneonatal fueron reconocidos como pacientes con epilepsia intratable, lo cual no ha sido reportado en estudios similares.
Tingaard (Dev Med Child Neurol, 2025) realizó el seguimiento de 1294377 niños daneses, 1998 de los cuales mostraron antecedentes de crisis neonatales. Se incluyeron todos los niños que tenían el diagnóstico de crisis neonatales en los registros médicos del país (código P90 y subcódigos) nacidos entre 1997 y 2018. Para el diagnóstico de epilepsia se consideraron los códigos G40 y G41 por lo menos en dos oportunidades, la primera fue la que se tomó en cuenta para determinar la edad al momento del diagnóstico. Como segundo resultado de interés se registró el diagnóstico de crisis febriles (código R56) antes de los 5 años en los niños sin diagnóstico de epilepsia.
El riesgo acumulado de epilepsia fue de 20.4%, en comparación con 1.15% en quienes no tenían este antecedente, como se ve en la siguiente figura.

El impacto de las diversas causas de crisis neonatales en el desarrollo de la epilepsia requirió la categorización de los pacientes en tres grupos:
accidentes cerebrovasculares (infartos y hemorragias), malformaciones cerebrales y kernicterus
relacionadas a asfixia perinatal (definido como Apgar menor de 7 a los 5 minutos de vida)
grupo de referencia (excluidos de grupos 1 y 2)
Los riesgos de epilepsia según el grupo diagnóstico se pueden observar en el mismo diagnóstico:

La incidencia de crisis febriles sin epilepsia posterior fue significativamente mayor en los pacientes con crisis neonatales (6.2%, IC 95% 5.1-7.3) en comparación con los niños sin crisis neonatales (3.8%, IC 95% 3.7-3.8).

Los pacientes incluidos en este estudio no fueron evaluados siguiendo las recomendaciones recientes del ILAE ni fueron incluidos pacientes con crisis puramente electrográficas. Este sesgo puede haber contribuido a que el grupo estudiado tenga un riesgo mayor de epilepsia debido a que incluye casos más graves. Por otro lado, los scores de Apgar son un criterio insuficiente para el diagnóstico de encefalopatía hipóxico-isquémica, por lo que se pueden haber incluido pacientes con otras etiologías de encefalopatía que tuvieron Apgar bajo al nacer.
Los hallazgos de ambos estudios sugieren que puede existir un efecto sinérgico entre los diferentes trastornos cerebrales y las crisis neonatales en el proceso de la epileptogénesis. Es interesante el hallazgo de que los niños que desarrollan epilepsia después de haber presentado crisis neonatales muestren una proporción mayor de variantes patogénicas de genes de epilepsia. Es posible que las crisis neonatales sean no sólo un síntoma de una encefalopatía neonatal que genere epilepsia, sino también que ocurran en niños genéticamente predispuestos a epilepsia o a crisis febriles.
El articulo de Numis está en versión completa aquí:
El artículo de TIngaard puede ser revisado aquí:



Comentarios